Spis treści
ToggleNiestabilność rzepki to potocznie mówiąc zwichanie się rzepki. Rzepka „wypada” ze swojego prawidłowego toru ruchu, w tzw. bruździe międzykłykciowej. W efekcie dochodzi wtedy do rozerwania aparatu stabilizującego rzepkę, czyli troczków bocznych.
Zwichnięcie rzepki może być pierwszorazowe lub nawykowe. Nawykowe zwichanie się rzepki oznacza, że przy określonych ruchach, zwicha się ona samoistnie. Zwykle rzepka samoistnie się odprowadza, czyli „wskakuje” na prawidłowe miejsce. W sytuacji, gdy rzepka nie nastawi się sama należy udać się do lekarza ortopedy, który nastawi rzepkę.
Zwichnięcia pierwszorazowe są stosunkowo łatwe do zdiagnozowania. Charakterystycznym objawem zwichnięcia rzepki jest widoczna deformacja. Rzepka zamiast znajdować się w części centralnej jest przesunięta do bocznej części stawu kolanowego.
U osób młodych zwichnięcie rzepki ma złe rokowania. Oznacza to, że jest duża szansa, że rzepka będzie miała tendencję do ponownego zwichania. Powodem najczęściej jest nieprawidłowa budowa anatomiczna, która sprzyja zwichaniu się rzepki. U osób z nieprawidłową budową anatomiczną przyczep więzadła właściwego rzepki jest za bardzo przysunięty do boku. W efekcie przy ruchu zgięcia rzepka jest ściągana do boku i, przy nawet małym urazie, może dojść do jej zwichnięcia.
U osób mniej więcej powyżej 25 roku życia pierwszorazowe zwichnięcie rzepki nie oznacza ponownego ryzyka zwichania. Najczęściej nie ma związku z budową anatomiczną i zwykle spowodowane jest urazem.
Wyróżniamy 2 typy urazów:
Zwichnięcie rzepki pacjent odczuwa jako „przeskoczenie” czegoś w kolanie.
W przypadku, gdy pacjent trafia do lekarza ze zwichniętą, nienastawioną rzepką zleca się rentgen.
Jeśli pacjent miał uraz jakiś czas temu a rzepka jest nastawiona, zdecydowanie lepszym badaniem diagnostycznym jest usg lub rezonans magnetyczny, ponieważ pokazuje ono rozerwanie troczków przyśrodkowych.
Przy pierwszorazowym zwichnięciu rzepki stosuje się leczenie zachowawcze. Jeśli rzepka się nastawia nie ma wskazań do leczenia operacyjnego. Jedynym wskazaniem do operacji jest sytuacja, gdy rzepka nie daje się nastawić.
Leczenie polega na unieruchomieniu w ortezie wyprostnej, w której noga jest na stałe wyprostowana lub w opatrunku gipsowym przez 3-4 tygodnie, czasami do 6 tygodni. W przypadku zastosowania ortezy należy pamiętać, że powinna być ona długa, na całą kończynę dolną. W początkowym okresie to znaczy przez 4 tygodnie orteza powinna być założona na dzień i na noc. Jest to spowodowane tym, że w czasie snu nie jesteśmy w stanie kontrolować naszego ciała. Jeśli noga nie zostanie unieruchomiona w ortezie może dojść do bezwiednego zgięcia kolana i ponownego zwichnięcia rzepki.
W przypadku zastosowania ortezy można szybko wdrożyć również fizykoterapię: jonoforezę, krioterapię i elektrostymulację mięśnia czworogłowego.
W zależności od stopnia uszkodzenia w stawie kolanowym ortezę zdejmuje się po około 4 tygodniach lub zostawia się na dodatkowe 2 tygodnie w celu stopniowego wdrażania ruchu.
Okres rozćwiczania kolana po zdjęciu ortezy trwa około 6 tygodni. Cały proces leczenia trwa zatem około 10-12 tygodni.
O zwichnięciach nawykowych mówi się, gdy do zwichnięcia rzepki dochodzi po raz drugi lub kolejny. W ekstremalnych przypadkach rzepka może zwichać się samoistnie przy czynnościach dnia codziennego, na przykład: przy chodzeniu, siadaniu, wstawaniu, wchodzeniu/schodzeniu ze schodów, itp.
Zwichnięcia nawykowe najczęściej dotyczą osób, które pierwsze zwichnięcie rzepki miały w wieku kilkunastu lat. U takich osób zwichanie rzepki jest spowodowane nieprawidłowościami anatomicznymi, które sprzyjają wypadaniu rzepki z jej właściwego toru ruchu. U osób z nieprawidłową budową anatomiczną przyczep więzadła właściwego rzepki jest za bardzo przysunięty do boku. To powoduje, że przy ruchu zgięcia rzepka jest ściągana do boku i nawet przy małym urazie może dojść do jej zwichnięcia.
U niektórych osób przy nawykowym zwichaniu się rzepki dochodzi do uszkodzenia (uszczerbienia) części chrzęstnych rzepki i kłykcia bocznego kości udowej. W efekcie w stawie kolanowym powstają wtedy ciała wolne, czyli wolne kawałki uszkodzonej chrząstki. Pacjent może mieć nieprzyjemne odczucie, że coś „tkwi” i przesuwa się mu w kolanie.
Niestabilność rzepki można wstępnie zdiagnozować za pomocą tzw. testu obawy. Polega on na tym, że lekarz rusza kolanem w odpowiedni sposób tak, jakby chciał zwichnąć rzepkę. Osoba o zdrowym kolanie, która nie ma cech niestabilności stawu rzepkowo-udowego nie będzie obawiała się zwichnięcia. Nie będzie się więc instynktownie ”bronić” przed wykonywaniem przez lekarza ruchów kolanem, które imitują ruch zwichania się rzepki. Osoba z niestabilnością rzepki będzie się obawiała, że w trakcie badania dojdzie do zwichnięcia rzepki i będzie się odruchowo „broniła” przed wykonywaniem przez lekarza określonych ruchów kolanem.
W przypadku dodatniego testu obawy dalsza diagnostyka polega na określeniu przyczyny dlaczego rzepka jest niestabilna. Konieczne jest też ustalenie jaki jest stopień deformacji stawu rzepkowo-udowego, mogący sprzyjać zwichnięciu.
Wykonuje się następujące badania diagnostyczne:
W rezonansie ustala się stopień uszkodzeń chrząstki, które powstały w wyniku zwichnięcia. Sprawdza się również dopasowanie do siebie powierzchni stawowych rzepki i stawu rzepkowo-udowego (kongruencja) się oraz czy nie ma ciał wolnych. Określa się również odległość przestrzenną pomiędzy guzowatością piszczeli a bruzdą międzykłykciową. Określone wartości tej odległości świadczą o wrodzonych, anatomicznych predyspozycjach do niestabilności rzepki.
Wskazaniem do zabiegu operacyjnego jest drugie zwichnięcie rzepki lub nawykowa niestabilność rzepki.
Najczęściej wykonywanymi zabiegami są:
W przypadku bardzo dużej koślawości kolan (tak zwane: kolana w X), która sprzyja niestabilności rzepki, można też wykonać operację osteotomii korygującej oś stawów. U osób z hipoplazją, czyli zanikiem bocznej krawędzi bruzdy, powodującym wypadanie rzepki z jej właściwego toru ruchu, możliwe jest również wykonanie osteotomii poprawiającej ukształtowanie bruzdy międzykłykciowej. Oba te zabiegi wykonuje się jednak niesłychanie rzadko, gdyż są dość obciążające dla pacjenta, a wynik operacji jest niepewny.
Najważniejszym czynnikiem determinującym dobór zabiegu operacyjnego jest wskaźnik ułożenia przestrzennego guzowatości piszczeli i bruzdy międzykłykciowej (TT-TG). Wskaźnik powyżej 20 mm jest wskazaniem do zabiegu medializacji (przysunięcia) guzowatości piszczeli do przyśrodka sposobem Elmsile-Trillat i rekonstrukcji więzadła rzepkowo-udowego przyśrodkowego (MPFL). Wskaźnik poniżej 20 jest wskazaniem do wykonania zabiegu rekonstrukcji więzadła rzepkowo-udowego przyśrodkowego (MPFL).
W przypadku wykonywania zabiegu rekonstrukcji MPFL i przesunięcia guzowatości piszczeli najkorzystniej dla pacjenta jest wykonać oba te zabiegi w czasie jednej operacji.
Więzadło rzepkowo-udowe to pasmo łącznotkankowe, które biegnie od kłykcia przyśrodkowego kości udowej (przyśrodkowej części uda) do przyśrodkowej powierzchni rzepki. Więzadło to stabilizuje rzepkę od zewnętrznej strony i podczas zwichnięcia bardzo często ulega rozerwaniu. U osób o zaburzonej budowie anatomicznej stawu rzepkowo-udowego dochodzi do nieprawidłowego wygojenia lub niewygojenia się więzadła rzepkowo-udowego. Może skutkować to jego niewydolnością i prowadzić do niestabilności stawu rzepkowo-udowego. Wtedy wskazana jest operacja rekonstrukcji więzadła rzepkowo-udowego przyśrodkowego (MPFL).
Zabieg operacyjny polega na odtworzeniu więzadła rzepkowo-udowego. Wykonuje się go metodą na otwarto w połączeniu z artroskopią stawu kolanowego. W tym celu z okolicy przyśrodkowej pod kolanem chirurg ortopeda pobiera ścięgno mięśnia smukłego, które zastąpi więzadło rzepkowo-udowe.
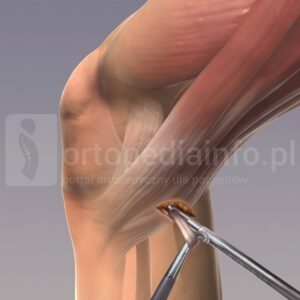
POBRANIE ŚCIĘGNA MIĘŚNIA SMUKŁEGO
Po pobraniu chirurg przygotowuje ścięgno mięśnia smukłego, to znaczy oczyszcza go z resztek mięśnia, który przyczepia się do ścięgna. Następnie składa ścięgno na pół. W rzepce chirurg nawierca dziury i przy pomocy śrub lub specjalnych kotwic przyczepia przeszczep. Niektórzy chirurdzy nie używają śrub ani kotwic, tylko przyszywają przeszczep. Przeszczep zostaje umiejscowiony dokładnie w tym samym miejscu, w którym był przyczep więzadła rzepkowo-udowego. Następnie chirurg znajduje przyczep tego więzadła na kłykciu przyśrodkowym kości udowej. Nawierca w tym miejscu dziurę i przeciąga przeszczep, wprowadzając go w kanał udowy. Następnie napina przeszczep i mocuje go śrubą.
Jeśli stan niestabilności jest długotrwały, z reguły dochodzi do przykurczenia troczków bocznych, czyli aparatu stabilizującego rzepkę. W takim przypadku, w trakcie operacji, wykonuje się również artroskopię. W jej trakcie chirurg ortopeda uwalnia przykurczone troczki boczne, aby dodatkowo unormować tor rzepki i usuwa ewentualne ciała wolne.
Zabieg wykonuje się w opasce Esmarcha, która zaciska kończynę powyżej kolana blokując dopływ krwi do kończyny. Dzięki temu w trakcie zabiegu nie ma tak dużej utraty krwi. Po skończonym zabiegu chirurg zdejmuje opaskę i krew ponownie zaczyna dopływać do operowanej kończyny. Do rany pooperacyjnej zakłada jeden lub dwa dreny w zależności od zakresu operacji. Jeśli nie ma żadnych powikłań zdejmuje dren następnego dnia, przy wypisie pacjenta do domu.
Orientacyjny czas zabiegu: 1-1.5 godz.
Typ znieczulenia: najczęściej – znieczulenie podpajęczynówkowe. Na życzenie pacjenta można podać leki nasenne. Jeśli pacjent nie wyraża zgody na znieczulenie podpajęczynówkowe lub, gdy istnieją przeciwwskazania medyczne do zastosowania tego typu znieczulenia, wykonuje się znieczulenie ogólne dotchawicze.
W trakcie wykonywania zabiegu na ogół wykonuje się śródoperacyjne badanie radiologiczne, dlatego też kobiety, które mają mieć przeprowadzony powyższy zabieg powinny sprawdzić czy nie są w ciąży.
Pobyt w szpitalu – pacjent przychodzi do szpitala w dniu zabiegu. Wszystkie badania oraz konsultacja anestezjologiczna wykonuje się wcześniej. Następnego dnia po operacji, jeśli nie ma żadnych powikłań, chirurg usuwa dren i wypisuje pacjenta do domu wraz z instruktażem ćwiczeń.
W zależności od tego jaki rodzaj mocowania przeszczepu użył chirurg, pacjentowi zleca się używanie ortezy lub nie. Najczęściej kotwice i szew wymagają zastosowania czasowego unieruchomienia. W przypadku gdy orteza jest konieczna, stosuje się ją przez 4-6 tygodni. Kule są używane przez 2-4 tygodnie. Operowana kończyna może być w pełni obciążana.
Po tej operacji w niektórych przypadkach może pojawić się obrzęk kolana. Jeżeli jest on bardzo duży i powoduje ból, który nie ustępuje po lekach przeciwbólowych, konieczna może być punkcja kolana. U niektórych pacjentów pojawia się ból w tylnej okolicy uda. Mogą pojawić się również „siniaki” w tylnej okolicy uda schodzące na podudzie. Jest to normalne zjawisko spowodowane krwawieniem z miejsca po pobraniu przeszczepu.
Rehabilitacja 2-6 tydzień u pacjentów bez ortezy
Częstość rehabilitacji: 2-3 razy w tygodniu
FIZYKOTERAPIA:
KINEZOTERAPIA:
Dodatkowo można stosować kinezjotaping, czyli oklejanie rzepki specjalnymi plastrami w taki sposób, aby poprawić jej prawidłowe umiejscowienie w obrębie stawu rzepkowo-udowego.
Trzecia wizyta kontrolna po 6 tygodniach. Lekarz ocenia obrzęk, stan kolana, jego funkcję i zleca dalszą rehabilitację.
Rehabilitacja 7-12 tydzień
Jeśli nie ma przeciwwskazań rehabilitacja po 6 tygodniu może zostać zmniejszona do 1-2 razy w tygodniu.
FIZYKOTERAPIA:
KINEZOTERAPIA:
Czwarta wizyta kontrolna w czasie której lekarz ocenia funkcje kolana oraz zakres zaniku mięśni.
W tym okresie u większości pacjentów przy prawidłowo prowadzonej rehabilitacji kolano zazwyczaj osiąga pełną funkcjonalność i nadaje się do użytkowania w zakresie dania codziennego. Pacjent może stopniowo wracać do aktywności sportowej. Jednakże trening sportowy należy zmodyfikować, ponieważ pacjent powinien unikać ćwiczeń wymuszających statyczną pozycję narciarską. Nie wskazane są też ćwiczenia nadmiernie obciążające staw rzepkowo-udowy.
Powrót do normalnej aktywności: 3-6 miesiąc od operacji. Pracownicy wykonujący lekką pracę fizyczną mogą wrócić do pracy po 2-3 miesiącach. Osoby wykonujące ciężką pracę fizyczną mogą wrócić do pracy po 3-4 miesiącach. Jazda samochodem jest dozwolona po około 2-4 tygodniach po operacji.
Guzowatość piszczeli to wypukłe miejsce pod rzepką, na kości piszczelowej, do którego przyczepione jest więzadło właściwe rzepki. Więzadło właściwe rzepki to główne więzadło przenoszące działanie wyprostne mięśnia czworogłowego za pomocą rzepki. U osób o nieprawidłowej budowie anatomicznej przyczep więzadła właściwego rzepki jest za bardzo przysunięty do boku. To powoduje, że przy ruchu zgięcia i prostowania rzepka jest ściągana do boku. Wtedy nawet przy małym urazie może dojść do jej zwichnięcia.
Operację medializacji guzowatości piszczeli wykonuje się w przypadku gdy zaburzony jest wskaźnik położenia centralnej części bruzdy międzykłykciowej i więzadła właściwego rzepki względem siebie. Wskaźnik ten nosi nazwę TT-TG. Jego prawidłowa wartość powinna wynosić około 12 mm. Przy wskaźniku powyżej 20 mm w wypadku objawów zwichnięcia lub podwichnięcia istnieją wskazania do zabiegu przesunięcia do przyśrodka guzowatości piszczeli. Zabieg polega na niepełnym odcięciu części kostnej guzowatości piszczeli, następnie przysunięciu jej do przyśrodka i zespoleniu w nowym miejscu dwiema śrubami. Ten zabieg, przy prawidłowych wskazaniach daje bardzo dobre rezultaty, tzn. rzepka przestaje „wypadać” z właściwego toru ruchu. Operację medializacji guzowatości piszczeli wykonuje się razem z zabiegiem rekonstrukcji więzadła rzepkowo-udowego przyśrodkowego (MPFL).
Zabieg wykonuje się w opasce Esmarcha, która zaciska kończynę powyżej kolana blokując dopływ krwi do kończyny. Dzięki temu w trakcie zabiegu nie ma tak dużej utraty krwi. Po skończonym zabiegu chirurg zdejmuje opaskę i krew ponownie zaczyna dopływać do operowanej kończyny. Do rany pooperacyjnej zakłada dwa dreny, jeden w okolicy guzowatości piszczeli, drugi w stawie kolanowym. Jeśli nie ma żadnych powikłań dreny są zdejmowane następnego dnia, przy wypisie do domu.
Pacjent po operacji ma założoną ortezę na 6 tygodni. Do pierwszej wizyty kontrolnej, która ma miejsce 7 dni po zabiegu, orteza jest utrzymywana w pełnym wyproście. Przez następne 5 tygodni (czyli do 6 tygodni po operacji) orteza ma ustawiony zakres ruchu 0-30 stopni.
Orientacyjny czas zabiegu: 1h-1.30 h
Typ znieczulenia: najczęściej – znieczulenie podpajęczynówkowe. Na życzenie pacjenta można podać leki nasenne. Jeśli pacjent nie wyraża zgody na znieczulenie podpajęczynówkowe lub, gdy istnieją przeciwwskazania medyczne do zastosowania tego typu znieczulenia, wykonuje się znieczulenie ogólne dotchawicze.
W trakcie wykonywania zabiegu na ogół wykonuje się śródoperacyjne badanie radiologiczne, dlatego też kobiety, które mają mieć przeprowadzony powyższy zabieg powinny sprawdzić czy nie są w ciąży.
Pobyt w szpitalu: pacjent przychodzi do szpitala w dniu zabiegu. Wszystkie badania oraz konsultację anestezjologiczną wykonuje się wcześniej. Następnego dnia po operacji, jeśli nie ma żadnych powikłań, chirurg usuwa dreny i wypisuje pacjenta do domu wraz z instruktażem ćwiczeń.
Po tej operacji w niektórych przypadkach może pojawić się obrzęk kolana. Jeżeli jest on bardzo duży i powoduje ból nieustępujący po lekach przeciwbólowych może to oznaczać, że kolano wymaga punkcji. U niektórych pacjentów pojawia się ból w tylnej okolicy uda. Mogą pojawić się również „siniaki” w tylnej okolicy uda schodzące na podudzie. Jest to normalne zjawisko spowodowane krwawieniem z miejsca pobrania przeszczepu.
Druga wizyta kontrolna, zdjęcie szwów, pacjent dostaje skierowanie na rehabilitację
BARDZO WAŻNE!
Po tym zabiegu nie wolno czynnie, czyli napinając mięśnie, zginać kolana, powyżej zakresu 30 stopni. Dozwolone są ruchy bierne, czyli takie przy których nie jest używany ani mięsień czworogłowy, ani pozostałe mięśnie biorące udział w zginaniu kolana. Takie ruchy bierne może wykonywać specjalna maszyna – szyna CPM. Zgina ona kolano za pacjenta. Szynę CPM warto wypożyczyć na 2-4 tygodnie, ponieważ ćwiczenia na tej maszynie przyspieszają i usprawniają rehabilitację.
W początkowym okresie zakres ruchu na szynie powinien wynosić 0-40. stopni. Z czasem można stopniowo zwiększać zakres ruchu. Ćwiczenia na szynie CPM należy wykonywać bez ortezy, kilka razy dziennie, tak długo jak to możliwe. Po zakończonych ćwiczeniach pacjent powinien z powrotem założyć ortezę.

Rehabilitacja 2-6 tydzień
Częstotliwość rehabilitacji: 2-3 razy w tygodniu
FIZYKOTERAPIA:
KINEZOTERAPIA:
Trzecia wizyta kontrolna. Lekarz ocenia obrzęk, stan kolana, jego funkcję i zleca dalszą rehabilitację. Na ogół w tym okresie odblokowuje też ortezę. Od 6 do 8 tygodnia po operacji zaleca się stopniowe wdrażanie ruchu z ograniczeniem pełnego zgięcia.
Rehabilitacja 7-12 tydzień
Częstotliwość rehabilitacji 3 razy w tygodniu
FIZYKOTERAPIA:
KINEZOTERAPIA:
Czwarta wizyta kontrolna. Lekarz ocenia zakres ruchu, stopień zaników mięśniowych oraz dolegliwości bólowe i ogólną funkcję stawu.
Rehabilitacja 12-18 tydzień
Jeśli nie ma przeciwwskazań rehabilitacja po 12 tygodniu może zostać zmniejszona do 1-2 razy w tygodniu.
FIZYKOTERAPIA:
KINEZOTERAPIA:
Piąta wizyta kontrolna. Lekarz ocenia zakres ruchu, stopień zaników mięśniowych oraz dolegliwości bólowe i ogólną funkcję stawu. W tym okresie u większości pacjentów przy prawidłowo prowadzonej rehabilitacji kolano zazwyczaj osiąga pełną funkcjonalność i nadaje się do użytkowania w zakresie dania codziennego.
Pacjent może stopniowo wracać do aktywności sportowej. Jednakże trening sportowy należy zmodyfikować, ponieważ pacjent powinien unikać ćwiczeń wymuszających statyczną pozycję narciarską. Nie wskazane są też ćwiczenia nadmiernie obciążające staw rzepkowo-udowy.
Powrót do normalnej aktywności: 4-6 miesiąc od operacji. Pracownicy wykonujący lekką pracę fizyczną mogą wrócić do pracy po 2-3 miesiącach. Osoby wykonujące ciężką pracę fizyczną mogą wrócić do pracy po 4-6 miesiącach. Jazda samochodem jest dozwolona po okresie około 6-8 tygodni po operacji.
Autor: Rafał Mikusek – ortopeda traumatolog